Все о процедуре искусственного оплодотворения — полезная информация для новичков. ЭКО зачатие: как это происходит Как происходит зачатие ребенка эко
Лучшим методом было и пока остается ЭКО (IVF – in vitro fertilisation). История этого метода началась в 1977 году, когда в Великобритании родился первый малыш «из пробирки». 1986 год – появление на свет мальчика и девочки в Москве, зачатых вне организма матери. На 2010 год таких детей в мире насчитывалось 4 миллиона.
Техника заключается:
- изъятие половых гамет партнеров;
- искусственное оплодотворение яйцеклетки в лабораторных условиях;
- получении и культивировании эмбрионов;
- эмбриотрансфере в матку для последующего развития.
Не всегда после первого завершенного цикла ЭКО заканчивается беременностью. Но специализированная клиника репродукции «АльтраВита» добивается наилучших результатов – зачатие происходит в 50% и более случаев после одной процедуры. Средняя статистика – до 47%.
Во всем процессе ЭКО, от начала до конца, участвуют гинекологи, андрологи, репродуктологи, генетики, эмбриологи, психологи, другие специалисты. Вступая в программу, партнеры проходят множество этапов, начиная с дорогостоящей диагностики, консультаций до получения ожидаемого эффекта. Поэтому экстракорпоральное оплодотворение, как медицинская услуга, не может быть дешевым.
Показания и ограничения
ЭКО целесообразно при:
- снижении фертильности;
- если консервативные способы не помогли;
- желании супружеской пары;
- у девушки без партнера с применением донорских программ;
- нарушении проходимости яйцеводов (маточных труб);
- ампутации придатков;
- вероятности зачатия при ЭКО выше, чем с помощью других вариантов;
- после предварительной терапии эндометриоза;
- расстройствах менструального цикла, не поддающихся коррекции и не позволяющие забеременеть;
- неэффективности искусственной инсеминации;
- отсутствии менструальных выделений по каким-то причинам (ановуляция);
- бесплодии неясного патогенеза (идиопатическое);
- проблемах со сперматогенезом у мужчины, плохом качестве семенной жидкости, эякуляторной дисфункции.
Не назначается ЭКО при состояниях, когда гестация и роды несут угрозу здоровью или жизни пациентки и ее ребенку:
- серьезные психические отклонения;
- тяжелые соматические заболевания;
- декомпенсированная недостаточность (легочная, сердечная, сосудистая, почечная, печеночная);
- сахарный диабет на стадии декомпенсации;
- раковые новообразования любой локализации;
- доброкачественная неоплазия матки, требующая хирургического вмешательства;
- деформации маточной полости, врожденные аномалии развития органов малого таза, мешающих вынашиванию;
- патологии половой сферы, делающие эмбриональную имплантацию невозможной;
- острые инфекции, обострение хронических.
Для мужчин противопоказаний нет. После устранения относительных ограничений, врачебный консилиум решает, возможно ли для конкретного случая экстракорпоральное оплодотворение.
В российской Федерации по законодательству разрешается прибегать к ЭКО семейным парам, в том числе не состоящим в регистрированным браке и одиноким женщинам.
Подготовка
Врач должен оценить функциональность всего организма, особенно репродуктивной системы. Для этого до вступления в ЭКО партнеры проходят комплексное обследование.
Женщины
- Влагалищный мазок
- Простой герпес, токсоплазма, краснуха, цитомегаловирус
- Цитологический соскоб шейки (онкоцитология)
- До 35 лет – ультрасонография грудных желез. Старше – маммография
- Консультации терапевта, эндокринолога
- При стимуляции – разрешение маммолога
- Гормональная панель на 2-3 сутки цикла
Мужчины
- Спермограмма
- Мазок из уретры
Общие
- Группа крови, резус фактор
- Клинический анализ, коагулограмма, биохимия
- Анализ мочи общий
- ПЦР-тест
- anti-HCV
- гепатит В, С, ВИЧ, сифилис
- Кариотипирование
Дополнительные
- Эхогистеросальпингография (для женщин)
- Гистероскопия (для женщин)
- Кольпоскопия (для женщин)
- Биопсия эндометрия (для женщин)
- Тест на связыванием спермиев (для мужчин)
- Морфология эякулята по Крюгеру (для мужчин)
При планировании ЭКО выбирается индивидуальная схема диагностики. По ее результатам дополнительно могут понадобиться некоторые диагностические тесты.
Особенности процедуры
После беседы с парой, репродуктолог выбирает оптимальный вариант оплодотворения in vitro, учитывая информацию о здоровье партнеров, обосновывает необходимость стимуляции, объясняет тонкости процесса, риски. Для ЭКО важна многоэтапность и четкая последовательность действий всех участников.
Стимуляция
Стандартный протокол включает поэтапные шаги, первый из которых – получение яйцеклеток. Если удастся получить не одну, как созревает в норме одного цикла, а несколько клеток, то это повысит вероятность зачатия. Для этого стимулируют суперовуляцию инъекциями гормоносодержащих препаратов на протяжении 7-10 дней. Медикаменты содержат фоллитропин (ФСГ), хорионический гонадотропин человека (ХГ), лютеотропин (ЛГ). Сочетают их с агонистами или антагонистами ГнРГ (гонадотропин-рилизинг гормон).
Протокол стимулирования яичников при ЭКО бывает коротким или ультракоротким, длинным, в естественном цикле, с минимальной дозой фармакологических средств.
В нем учитывают:
- вид лекарственного средства;
- длительность введения;
- дозировку;
- окончательное количество.
Это зависит от возраста женщины, овариального запаса, причин бесплодия.
Получение биоматериала
 Косвенно о созревании ооцитов при ЭКО судят по фолликулярному росту на УЗИ. Доминантный фолликул должен достичь 15-20 мм, тогда назначается пункция. Проводится она натощак. За трое суток нужно исключить интимную близость, употребление алкоголя, кофе. За 7-8 часов нельзя принимать пищу, за 2 часа – напитки.
Косвенно о созревании ооцитов при ЭКО судят по фолликулярному росту на УЗИ. Доминантный фолликул должен достичь 15-20 мм, тогда назначается пункция. Проводится она натощак. За трое суток нужно исключить интимную близость, употребление алкоголя, кофе. За 7-8 часов нельзя принимать пищу, за 2 часа – напитки.
Созревшую гамету извлекают под постоянным контролем ультразвукового оборудования примерно через 35 часов после введения триггера овуляции (ХГЧ). После обезболивания и антисептической обработки тонкая игла вводится во влагалище, чтобы проколоть Граафов пузырек. Шприцом абсорбируется фолликулярная жидкость, содержащая яйцеклетку. Эмбриолог исследует полученный материал, очищает его, выявляет гаметы, помещает в культуральную среду для инкубации.
Длится манипуляция 10-15 минут. После нее пациентка наблюдается гинекологом и анестезиологом. В этот и на следующий день нельзя пить спиртное, есть острые, пряные продукты, заниматься сексом. В животе может быть дискомфорт, который пройдет самостоятельно.
В большинстве случаев взятие биоматериала для ЭКО не вызывает осложнений. Но возможна такая побочная реакция, как СГЯ – синдром гиперстимуляции яичников. Это ответ организма на созревание многочисленных фолликулов, который может возникнуть в ходе процедуры или через некоторое время. Также может быть кровотечение (наружное или внутреннее). Такие последствия требуют срочной медпомощи.
Получить сперму для ЭКО можно путем мастурбации. Пациенту выделяют отдельный комфортный кабинет, дают маркированную стерильную емкость. Если естественным образом не получается собрать эякулят, то делают биопсию яичка. У обоих партнеров берут биоптат одновременно. Если это невозможно, то сперму получают предварительно, затем замораживают, хранят в жидком азоте. Перед оплодотворением спермии отмывают, отбирают высококачественные. При аспермии или азооспермии используют донорский биоматериал с письменного согласия мужа.
Что происходит in vitro
 Эмбриологи проводят оплодотворение в эмбриологической лаборатории одним из двух вариантов:
Эмбриологи проводят оплодотворение в эмбриологической лаборатории одним из двух вариантов:
- Инсеминация in vitro – соединение гамет, находящихся по отдельности в специальных суспензиях. На один ооцит добавляют 100-200 тысяч спермиев. Через 120-180 минут самый активный сперматозоид пронзает яйцеклетку, оплодотворяя ее.
- ICSI – интраплазматическая инъекция – используя микрохирургический инструментарий, мужскую клетку вводят в женскую «вручную». ИКСИ показана при низкокачественной сперме, когда даже искусственным путем нельзя добиться зачатия.
Для отбора самых жизнеспособных сперматозоидов используют дополнительные возможности ЭКО: ИМСИ, ПИКСИ, НАСУМ.
Последняя – это инновационная разработка врачей «АльтраВиты». Технология позволяет увеличить спермии до 15 тысяч раз, чтобы детально изучить их строение, структуру.
Культивирование и пересадка эмбрионов
 Оплодотворенная при ЭКО яйцеклетка является эмбрионом. Для них готовят питательную среду, затем помещают в инкубаторный шкаф на 3-6-дневный срок. Они почти не увеличиваются за этот временной промежуток, но делятся на множество клеток. Перед эмбриотрансфером может проводиться ПГТ (предимплантационное тестирование) для выявления генетических аномалий и отбора здорового зародыша.
Оплодотворенная при ЭКО яйцеклетка является эмбрионом. Для них готовят питательную среду, затем помещают в инкубаторный шкаф на 3-6-дневный срок. Они почти не увеличиваются за этот временной промежуток, но делятся на множество клеток. Перед эмбриотрансфером может проводиться ПГТ (предимплантационное тестирование) для выявления генетических аномалий и отбора здорового зародыша.
Эмбриональный трансфер при ЭКО осуществляют на стадии бластоцисты. Процедура безболезненная, выполняется на гинекологическом кресле, занимает несколько минут. Через эластичный катетер, введенный через шейку матки, подсаживается эмбрион (не более двух штук) в маточную полость. Контролируется эмбриотрансфер УЗИ, будущая мама может это наблюдать.
Для создания благоприятных условий и поддерживания беременности назначаются гормональные препараты. Через две недели после переноса исследуется кровь на ХГЧ. Для подтверждения факта зачатия после ЭКО еще через 21 день после переноса делается УЗИ.
ЭКО, или экстракорпоральное оплодотворение, на сегодняшний день является технологией, определяющей собой вершину развития специализированных направлений, ориентированных на лечение бесплодия. Технология эта во многих случаях является практически единственным шансом для пар с указанной проблемой стать родителями, несмотря на ряд сложностей, с ней связанных, а где-то и недостатков, на этих сложностях базирующихся. Сегодня мы попробуем детальнее разобраться со всеми теми моментами, которые, так или иначе, связаны с ЭКО и интересуют многих читателей.
Что такое ЭКО?
Экстракорпоральное оплодотворение, ЭКО, является вспомогательной репродуктивной технологией, применяемой, как уже отмечено, при бесплодии. Для ее реализации из организма женщины извлекается яйцеклетка, после чего процедура дальнейшего оплодотворения происходит «в пробирке» (или «in vitro»). Эмбрион, полученный в таких условиях, содержится затем в специальном инкубаторе, где он пребывает в течение срока от 2 до 5 дней. Далее, спустя указанное количество времени, осуществляется перенесение эмбриона в матку, где в дальнейшем он и развивается. Несколько подробнее мы остановимся на основных этапах ЭКО ниже.
Используется метод экстракорпорального оплодотворения при проблемах с зачатием различного характера, причем как у одного из партнеров, так и у обоих. К примеру, это может быть непроходимость труб у женщины или выраженные изменения спермы у мужчины. Метод ЭКО распространен в применении среди пар, у которых не происходит зачатия ребенка в рамках срока от трех лет и более, а также среди пар, процедуры стимулирования овуляции и внутриматочной инсеминации для которых оказались безрезультатными.

ЭКО и смежные направления в процедуре оплодотворения
В России ЭКО существует уже порядка более двадцати лет. И если при изначальном появлении на территории страны соответствующих клиник их количество составляло менее десяти, то сейчас ситуация в этом направлении постепенно изменяется, и теперь эта цифра уверенно приближается уже к шестому десятку. Опять же, при рассмотрении клиник сейчас, можно заметить, что развитие, конечно же, коснулось не только их количества. Так, если ранее технология ЭКО рассматривалось в качестве процедуры эксклюзивного образца в сочетании с сопутствующими процедурами, то сейчас все это не только соответствует нише высоких технологий в медицине, но и существующим в ней стандартам, с большей тщательностью проработанным. Основой тому служит относительная доступность приобретения необходимого для этого оборудования и возможность обучения работы с ним специалистов, отдельное место занимают теперь и инновационные технологии в ЭКО. Стоит ли говорить, что методы, применяемые в практике ЭКО, за это время значительно расширились.
Так, например, рождение первого ребенка из пробирки определило возможность занятия нового уровня в этом направлении, что в частности стало возможным за счет открытия метода ИКСИ (или метода внутрицитоплазматического введения сперматозоида) и последующего его применения. ИКСИ определил возможность получения беременности тем парам, которые только лишь за счет ЭКО не могли ее добиться. В данном случае речь идет о врожденных особенностях яйцеклеток, ввиду которых сперматозоиды не имеют возможности в них проникнуть и о мужском бесплодии.
В качестве другого, не менее важного рубежа стало освоение метода замораживания эмбрионов , за счет чего также появилась возможность получения беременности. В таком случае если первая попытка проведения ЭКО положительным результатом не завершилась, указанный метод определяет для этого дополнительный шанс. Дополнительной гормональной нагрузке, которая в целом сопутствует ЭКО, женщина не подвергается, основой метода является перенесение криоконсервированных эмбрионов, в результате чего также возможна беременность.
Далее в этом списке следующий пункт, и это криоконсервация спермы. В этом случае определяется возможность для заведения потомства в будущем даже в тех условиях, когда по тем или иным причинам сделать это будет невозможно. Так, метод криоконсервации спермы применим при необходимости проведения в скором времени того или иного лечения, результаты которого могут сказаться на репродуктивной системе (в частности это может касаться онкозаболеваний и пр.).
За счет перечисленных вариантов ступеней воздействия, так или иначе связанных с оплодотворением и потомством, вспомогательные репродуктивные технологии существенным образом расширились в собственных возможностях, что и определило для них принципиально новые позиции. Более того, на данный момент обсуждение коснулось и неминуемого уже отмеченного фактора, касающегося гормональной нагрузки. В частности оно основывается на будущих попытках получения яйцеклеток в незрелой стадии их развития для последующего доращивания в условиях лаборатории с последующим оплодотворением. Именно так появится возможность снижения гормональной нагрузки на организм женщины. Тем ни менее, такой метод пока не столь широко применим, его результативность находится на низком уровне.
Опять же, технологии подлежат постепенному совершенствованию, чему сопутствует разработка совершенно новых сред, использование новых расходных материалов (за их счет хотя резкий скачок по части результативности не отмечается, но качество работы существенным образом улучшается). Появляются также и новые виды биохимических методов оценки относительно состояния определенного типа гормонов, в числе таких методов, например, можно назвать тестирование на фрагментацию образцов ДНК, некоторыми клиниками уже не только освоенное, но и применяемое на практике. Здесь можно добавить тест по определению ингибина, тест на оценку фолликулярного запаса и иного типа специфические направления.
Если рассматривать определенные соотношения по части успешных попыток, завершение реализации которых, в конечном итоге, привело к рождению ребенка, то в цифрах можно дать примерно следующие данные. Так, по информации одной из клиник по ЭКО успешные попытки оплодотворения отмечены в 34% случаях, в то время как метод искусственной инсеминации (сокр. ИИ) определяет значительно меньший процент – в пределах 15% случаев. Дело в этом случае заключается в том, что ИИ не дает возможность увидеть, была ли яйцеклетка. Так, фолликул при этом мог созреть, а яйцеклетка или была некачественной или вообще отсутствовала. Соответственно, контроль над тем, произошло или нет в этом случае оплодотворение, не производится, в итоге определяются более низкие показатели по части результативности.
Следует отметить, что, несмотря на ряд положительных сторон в проведении ЭКО, предпочтительнее начинать процедуру оплодотворения именно с ИИ. Дело в том, что ИИ стоит значительно дешевле, подготовка к ней требуется незначительная (более того, в некоторых случаях ИИ проводится в рамках естественного цикла). И, конечно результат с ИИ также может быть достигнут, и вполне возможно, что для беременности удастся обойтись только этим методом. Естественно, что положительный результат – результат не единственный и однозначный, все зависит от целого ряда факторов, но при возможности наступления беременности с использованием этого метода, конечно, отказываться от него не стоит.
Общая информация об ЭКО
Итак, вернемся к ЭКО. В среднем стоимость этой процедуры составляет порядка 80-90 тысяч рублей. Стоимость эта не окончательная, потому как формируется она также на основании индивидуального подбора тех препаратов, которые требуются для стимуляции для ЭКО. Если ЭКО проводится с использованием донорской яйцеклетки, то необходимость оплаты гормональной подготовки отсутствует, но процедура за счет донорства обойдется дороже. ЭКО по ОМС не проводится (ОМС – обязательное медстрахование). Государственные субсидии на ЭКО не предусмотрены. Между тем, отдельные возможности существуют по квоте, о ней вы сможете узнать ниже. Также в определенных случаях предоставляются скидки на ЭКО, что определяется на основании условий конкретной клиники.
Стоимость указанной ранее искусственной инсеминации определяется в примерную стоимость в 10-15 тысяч рублей.
Не исключаются при ЭКО и определенные сбои. В основном происходят они в рамках этапа вживления в эндометрий эмбриона. Этап этот на данный момент изучен в наименьшей мере, потому и контроль над ним минимален. И если процесс созревания яйцеклеток можно отследить, качественные характеристики эмбрионов также отслеживаются, то все, что происходит после переноса их в среду матки, возможность последующего отслеживания и контроля исключает. А это в частности особенности поведения эмбриона, область его расположения в матке, особенности его взаимодействия с ней и пр. Исследования по данному этапу процесса, конечно, в мире проводятся, но какое-либо влияние пока не допускается. Относительно причин, провоцирующих сбои на этом этапе, пока лишь можно строить предположения. В одних случаях можно определить, например, что эмбрионы были недостаточно качественными (не на все в этом механизме можно, к сожалению, повлиять), в других – что имплантация осложняется специфическими особенностями самого организма и т.д.
Конечно же, при чтении этой информации у читателя может возникнуть вопрос, в чем заключается «качество эмбриона». Оценка этого критерия производится на основании его внешнего вида. В частности это особенности деления и скорость этого процесса, характер его клеток, присутствие фрагментаций. Иными словами, качество определяется исключительно на основании визуальных особенностей. Отслеживание их производится эмбриологом, оценка качества в любой клинике производится по одинаково отработанной и известной схеме. Соответственно, внешний морфологический анализ служит основой для последующего отбора эмбрионов, являющихся наиболее перспективными.

Показания для ЭКО
Изначально мы уже отметили, что ЭКО может применяться при проблемах с зачатием как у одного из партнеров, так и у обоих, чему сопутствуют те или иные причины. Между тем, указанная выше цифра в три года и более – лишь один из вариантов, который может включать в себя время на попытки забеременеть, недопустимость беременности на определенных этапах, время на лечение от бесплодия и другие факторы.
В целом же предшествующая картина для ЭКО (или для конкретного лечения от существующей проблемы) выглядит следующим образом. Так, отсутствие беременности в период года активной половой жизни без использования контрацептивов, требует обращения к специалистам и последующего обследования. Соответственно, отсутствие беременности не определяет обязательной необходимости в проведении ЭКО. Что же касается наиболее частых ситуаций, при которых метод ЭКО действительно показан, то к ним относится поликистоз, непроходимость маточных труб, выраженная форма внутреннего и наружного эндометриоза, некачественная сперма полового партнера, бесплодие неясной природы.
Что примечательно, некоторое время назад распространена была практика многолетнего лечения женщин от бесплодия различными методиками физиотерапии, массажа и т.д. В итоге к необходимости ЭКО многие из них приходили только к возрасту сорока лет (плюс/минус). Такой подход крайне неверен изначально, ведь с этого возраста вероятность наступления у женщины беременности еще больше сокращается. Одновременно с этим сейчас грамотность специалистов в области гинекологии стала значительно более масштабной, увеличилась и степень информированности населения по ряду вопросов также касающихся этой области. Потому к ЭКО все чаще обращаются в возрасте более вариабельном по части наступления беременности, чем раньше, когда «приговор» в соответствии с возрастными особенностями организма и другими факторами мог быть практически однозначным и, к сожалению, отрицательным.
ЭКО: противопоказания и ограничения
Существуют случаи, при которых процедура ЭКО может быть противопоказана, и диктуется это, прежде всего, противопоказанием к самому процессу вынашивания беременности. Также противопоказано применение этого метода при недопустимости гормональной нагрузки на основании медицинских показаний (так, например, при актуальном онкозаболевании гормональная нагрузка может стать причиной его рецидивирования и т.п.). Помимо онкозаболеваний, ограничения также распространяются на пациенток с диагностированными у них психическими заболеваниями.
Если у женщины аллергия на применяемые гормональные препараты, то этот фактор также может рассматриваться в качестве противопоказания. Между тем, в последнем случае процедура ЭКО может быть реализована в рамках естественного цикла, что исключает необходимость в гормональной стимуляции за счет работы над одной яйцеклеткой. Беременность с ЭКО в таком случае хотя и несколько теряет по шансам в результативности, но в целом, при актуальной аллергической реакции на гормоны, может для таких пациенток стать действенным решением.
Учитывая тот факт, что ЭКО не во всех случаях завершается беременностью, многих пациенток интересует вопрос, касающийся паузы между попытками забеременеть таким образом. Потому отметим, что между попытками до очередной стимуляции необходим определенный выжидательный период, в рамках которого организм сможет в некоторой мере отдохнуть. Что касается замороженных эмбрионов, то их перенесение допустимо уже со следующим циклом, хотя здесь, конечно, подход также прорабатывается индивидуально.
Возраст для ЭКО – также не менее волнующая женщин тема. Между тем, ограничений на процедуру по части возраста нет, любая женщина может попытаться забеременеть с ЭКО. Единственное, что, конечно, нужно учитывать – это менопаузу, наступающую у женщин в определенном возрасте. Этому сопутствует прекращение выработки яйцеклеток, что, соответственно, и определяет некоторые ограничения на процедуру с использованием в ней собственных яйцеклеток. Вместе с этим определяется и верхний возрастной предел (48-49 лет), при котором ЭКО может рассматриваться уже как процедура нежелательная к проведению.
При использовании альтернативы, в виде донорской яйцеклетки, а также при попытках забеременеть с использованием собственных яйцеклеток существует и другой риск по части неэффективности ЭКО, основывается он на снижении с возрастом у женщин процента успешной имплантации эмбриона. Так, до достижения возраста 30 лет показатели уравнены, однако после 30 происходит их снижение. В конечном счете, имплантация в возрасте 40 лет успешна примерно в 5% случаев, в то время как 42 года – уже в 1-2%. Опять же, во втором случае, без привлечения донорских яйцеклеток, важно учитывать, что с возрастом запас яйцеклеток снижается, соответственно снижается и то их количество, которое может быть оплодотворено. Изменяются и качественные их характеристики, подлежит изменениям гормональный фон женщины, и, наконец, изменяется и рецептивная способность органа матки.
Осложнения при ЭКО
При ЭКО такой результат как многоплодная беременность рассматривается в качестве осложнения этой процедуры. Причины многоплодной беременности сводятся к тому, что для увеличения шансов на наступление беременности производится перенесение нескольких эмбрионов, а не одного. Чаще приходится сталкиваться с двухплодной беременностью, значительно реже – с трехплодной. В целом же стратегия относительно проведения рассматриваемой процедуры ориентирована на уменьшение количества эмбрионов, переносимых для имплантации, при условии достаточно высоких шансов на наступление у пациентки беременности.
В некоторых случаях может произойти выкидыш, что зачастую происходит при предшествующей редукции эмбрионов (об этом – ниже). В качестве осложнения гормональной терапии, предшествующей ЭКО, могут отмечаться боли в животе, вздутие живота – это синдром гиперстимуляции яичников, своевременная диагностика обеспечивает возможность его коррекции. Основой для этого является своевременное обращение пациентки к лечащему врачу для реализации соответствующих мер. Внематочная беременность при ЭКО – явление крайне редкое.
Редукция эмбрионов при многоплодной беременности с ЭКО
При многоплодной беременности с «лишними» эмбрионами проводится процедура редукции эмбрионов. Под редукцией подразумевается особая процедура, при которой проводится умерщвление и последующее удаление таких «лишних» эмбрионов (одного, нескольких). При ЭКО редукция сопряжена с риском того, что при воздействии на «лишние» эмбрионы будут затронуты и остальные эмбрионы.
Двойни, как правило, не подвергают редукции, по тройне этот вопрос рассматривается индивидуально. В целом редукция направлена на облегчение беременности, в частности это касается сложности вынашивания тройни и последующего выхаживания, хотя в иных случаях можно сделать акцент на возможности современной медицины, в условиях которой даже слабые дети в тройне соответствующим образом выхаживаются и доращиваются. Кроме того, редукция выполняется и во избежание ряда осложнений, а это преждевременные роды, гибель всех имплантируемых эмбрионов, патологии развития эмбрионов, самопроизвольное прерывание беременности, смертность малышей в процессе родовой деятельности и т.д.
Криоконсервация и беременность
Возвращаясь к методу криоконсервации эмбрионов, как к способу достижения беременности, также выделим некоторые особенности. Так, при его использовании вероятность беременности снижается (по некоторым клиникам результативность метода составляет порядка 20-25%). Здесь достаточно образно представить суть процесса (заморозка, последующее оттаивание), чтобы понять, для эмбрионов он попросту является шоковым.
В результате часть эмбрионов погибает, часть несет потери в качественных характеристиках из-за формирования кристаллов. Кристаллы могут образовываться даже несмотря на то, что применяются специальные вещества, этого, по идее, не допускающие, потому, в конечном итоге, образуясь внутри клеток, они приводят к разрушению внутриклеточных структур. Для оценки состояния эмбрионов после размораживания перед процедурой проводятся соответствующие наблюдения.
Обследование при ЭКО
До проведения процедуры при обращении пары в клинику для проведения ЭКО потребуется пройти определенные обследования. Так, женщине необходимо пройти УЗИ, сдать анализы на сифилис, гепатит и СПИД, а также сдать анализы на гормоны. Мужчина проходит процедуру спермограммы (специализированный метод по исследованию спермы). Дополнительно могут быть проведены генетические анализы. Длительность обследования пары занимает в среднем около двух недель. В дальнейшем осуществляется принятие решения относительно того метода лечения, который подойдет в конкретном случае.
Отдельным моментом является взятие спермы у мужчины. При нормальном состоянии здоровья с этим проблем не возникает, а если нарушен сперматогенез, то требуется целенаправленное лечение. Если же выработка спермы происходит, но получение ее естественным путем невозможно по определенным причинам, то делается пункция. Важно отметить, что даже в «запущенном» случае нарушения половой функции у мужчины оплодотворение яйцеклетки может быть произведено, более того, для этого достаточно одного сперматозоида, потому отчаиваться в любом случае не стоит.
Процедура ЭКО является амбулаторной, то есть для ее реализации потребуется от 3 до 5 раз посетить врача в период стимуляции и провести в клинике от 1 до 2 часов в тот день, когда будет проводиться пункция фолликулов, и в день, когда в матку будут перенесены эмбрионы.
Выделим несколько детальнее те основные этапы, которые сопутствуют процедуре ЭКО.
- Ультразвуковой мониторинг процесса фолликулогенеза
В случае с гормональной стимуляцией она направлена на достижение суперовуляции, при которой стимулируется работа яичников таким образом, что созревает одновременно несколько яйцеклеток. За счет стимуляции достигается именно такой вариант, с несколькими яйцеклетками, а не с одной, как это обычно происходит при нормальном менструальном цикле. Длительность этапа может колебаться в пределах 10-20 дней. В соответствии с назначением врача пациентке необходимо делать внутримышечные или подкожные инъекции, основу которых, как понятно, составляют такие стимулирующие препараты. Дозировка определяется индивидуально на основании учета возраста, ранее проводимого лечения, причин, спровоцировавших бесплодие, состояния матки и яичников и пр. Далее, в определенные указанные врачом дни для УЗИ необходимо посещать клинику. В процессе проведения этого метода исследования врачом производится оценка ответа со стороны яичников на используемые препараты. В случае необходимости их дозировка подлежит корректировке, это же может касаться и режима введения. В ходе УЗИ также оценивается, в каком состоянии находится на конкретном этапе эндометрий и какова его готовность к последующей имплантации эмбриона.
Что касается этого этапа при естественном цикле, который, как отмечено, не требует стимуляции овуляторной функции, то здесь в ходе ультразвукового мониторинга производится отслеживание образования доминантного типа фолликула, синхронность и скорость роста, для него характерные, сопоставляются данные с днями цикла и изменениями, возникающими в эндометрии. Длительность данного этапа при естественном цикле колеблется в пределах 12-16 дней.
- Трансвагинальная пункция фолликулов
С помощью данного метода происходит получение зрелых яйцеклеток, длительность процесса составляет порядка 10-20 минут. Для него производится общее обезболивание при соблюдении стерильности в условиях операционной. Через стенку влагалища пунктируются созревшие фолликулы, что делается с помощью одноразовой иглы, под усиленным контролем процедуры.
- Этап эмбриологический
Этот этап является самым сложным, его проведение осуществляется в условиях эмбриологической лаборатории. В его рамках производится слияние мужских и женских клеток, после чего эмбрионы развиваются в условиях специального инкубатора в течение нескольких дней, до достижения требуемой для этого стадии собственного развития.
- Трансфер эмбрионов
В рамках этого этапа осуществляется перенесение эмбрионов в полость матки, переносится уже отмеченное ранее количество эмбрионов (2-3).
- Посттрансферный период
Данный период является наиболее томительным во всем процессе, заключается он в ожидании дня проведения теста на беременность. Делается тест через 2 недели после трансфера эмбрионов. На протяжении этого времени осуществляется прием специальных препаратов, призванных поддержать пока еще неустойчивую беременность и помочь развитию эмбрионов.
Дети ЭКО, как указывают врачи, от других детей, несмотря на особенности способа зачатия, не отличаются. Одновременно с этим сложилось мнение, что учеба таким детям дается лучше и болеют они несколько чаще. Предполагается, что причиной тому является чрезмерная опека, которую ребенок получает буквально с момента положительного результата теста на беременность после ЭКО.
Квота на ЭКО
Можно сделать бесплатное ЭКО, для чего существуют квоты. Большинство наших граждан считает, что получить квоту на ЭКО невозможно, но это не так. На основании постановления 2012 года на период 2013-2015 гг. вспомогательные репродуктивные технологии были учтены в гарантиях, касающихся оказания бесплатной медицинской помощи, в них учтено и обеспечение соответствующими медпрепаратами, и медицинская реабилитация. Таким образом, квоты на ЭКО на 2014 год заключаются в гарантии оплаты разового выполнения этой процедуры в рамках стоимости в 113109 руб.
Квота подразумевает под собой оплату трех процедур: экстракорпоральное оплодотворение, оплодотворение искусственным методом введения в яйцеклетку сперматозоида, проведение редукции (если получилась многоплодная беременность). За счет одной квоты оплачивается одна попытка ЭКО. При неудачном оплодотворении можно вновь подать документы для получения бесплатного медобслуживания. Бесплатное ЭКО не является гарантом для бесплатного получения донорского материала (сперматозоиды, яйцеклетки), для участия в программе, касающейся суррогатного материнства и для дополнительных обследований в данной области (рентгенография, лапароскопия и т.д.).
ЭКО по региональной квоте производится в медучреждении, выбор которого осуществляется на основании места проживания пары, самостоятельный выбор клиники невозможен. Что касается получения федеральной квоты, то здесь пара имеет возможность подобрать лечебно-профилактическое учреждение.
Процедура ЭКО может выполняться частными медучреждениями при их сотрудничестве с фондами обеспечения обязательного медстрахования. Выдача квоты на 2014 год осуществляется с учетом частных медучреждений.
Выдача квоты ЭКО производится в несколько этапов:
- Пациенткой получается заключение от лечащего гинеколога о том, что у нее действительно диагностировано бесплодие, в заключении делается пометка, указывающая на возможность зачатия только посредством проведения процедуры ЭКО.
- Далее осуществляется сбор документов, запрашиваемых комиссией. В обязательном порядке сюда входит заявление на получение квоты, а также ксерокопии паспорта, страхового свидетельства об обязательном пенсионном страховании и полиса об обязательном медстраховании.
- Затем уже прошение рассматривается врачебной комиссией, которая и принимает соответствующее решение. Если рассматривается отказ в выдаче квоты, то в таком случае кандидат на ее получение может обжаловать решение комиссии, обратившись в вышестоящие медучреждения по этому поводу.
Парам, столкнувшимся с бесплодием, хорошо известно, что такое ЭКО. Согласно всемирной статистике, порядка 25% супругов, планирующих рождение детей, испытывают трудности с зачатием. Экстракорпоральное оплодотворение дает партнерам возможность иметь детей даже в самых безвыходных ситуациях.
ЭКО – это аббревиатура, которая расшифровывается двумя словами: экстракорпоральное оплодотворение, то есь искусственное оплодотворение в пробирке. Это эффективный метод лечения бесплодия в гинекологии. Репродуктивные вспомогательные технологии применяются относительно недавно. для женщины было проведено около 40 лет тому назад. В результате родилась англичанка Луиза Браун. За эти десятилетия в мире рождено более четырех миллионов детей ЭКО.
Процедура ЭКО предполагает слияние сперматозоида с яйцеклеткой вне тела женщины. Предварительно проводится особая подготовка, врач подбирает ее схему на основании имеющихся проблем со здоровьем. Искусственное оплодотворение считается сложной высокотехнологичной медицинской манипуляцией, требующей участия врачей и соблюдения всех указаний репродуктологов.

«Ребенок ЭКО» Луиза Браун недавно сама стала мамой.
(Insemination Artificial) представляет собой совокупность нескольких методов, суть которых сводится к введению в половые пути женщины мужского семени или 3-5-дневного эмбриона в ходе медицинских манипуляций. Искусственное оплодотворение производится с целью наступления беременности у женщин, которые не могут зачать естественными способами по различным причинам.
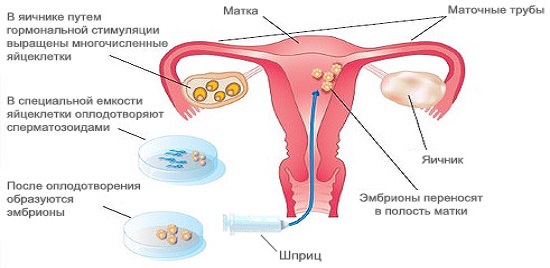
В принципе, методы искусственного оплодотворения сводятся к различным способам и вариантам оплодотворения яйцеклетки вне организма женщины (в пробирке в лабораторных условиях) с последующей подсадкой готового эмбриона в матку с целью его приживления и, соответственно, дальнейшего развития беременности.
В ходе искусственного оплодотворения сначала производят изъятие половых клеток у мужчин (сперматозоидов) и женщин (яйцеклеток) с последующим их искусственным соединением в лабораторных условиях. После соединения яйцеклеток и сперматозоидов в одной пробирке отбирают оплодотворенные зиготы, то есть эмбрионы будущего человека. Затем в матку женщине подсаживают такой эмбрион и надеются на то, что он сможет закрепиться на стенке матки, вследствие чего наступит желанная беременность.
Искусственное оплодотворение – сущность и краткая характеристика манипуляции
Для точного и четкого понимания термина "искусственное оплодотворение" необходимо знать значение обоих слов данного словосочетания. Так, под оплодотворением понимается слияние яйцеклетки и сперматозоида с образованием зиготы, которая при прикреплении к стенке матки становится плодным яйцом, из которого развивается плод. А слово "искусственное" подразумевает, что процесс слияния яйцеклетки и сперматозоида происходит не естественным путем (так, как предусмотрено природой), а обеспечивается целенаправленно специальными медицинскими вмешательствами.
Соответственно, можно обобщенно сказать, что искусственное оплодотворение – это медицинский способ обеспечения наступления беременности у женщин, которые по различным причинам не могут зачать обычным путем. При применении этого способа слияние яйцеклетки и сперматозоида (оплодотворение) происходит не естественно, а искусственно, в ходе специально разработанного и целенаправленного проводимого медицинского вмешательства.
В настоящее время под термином "искусственное оплодотворение" на обиходном разговорном уровне подразумевается, как правило, процедура экстракорпорального оплодотворения (ЭКО). Однако это не совсем верно, поскольку специалисты в области медицины и биологии под искусственным оплодотворением подразумевают три методики (ЭКО, ИКСИ и инсеминацию), которые объединены общим принципом – слияние яйцеклетки и сперматозоида происходит не естественным путем, а при помощи специальных медицинских технологий, которые и обеспечивают успешное оплодотворение с образованием плодного яйца и, соответственно, наступлением беременности. В дальнейшем тексте статьи под термином "искусственное оплодотворение" мы будет подразумевать три различные методики оплодотворения, производимые при помощи медицинских технологий. То есть в термин будет вкладываться его медицинское значение.
Все три метода искусственного оплодотворения объединены одним общим принципом, а именно – оплодотворение яйцеклетки сперматозоидом происходит не полностью естественным путем, а при помощи медицинских манипуляций. Степень вмешательства в процесс оплодотворения при производстве искусственного оплодотворения различными методиками варьируется от минимальной до очень значительной. Однако все методики искусственного оплодотворения применяются для того, чтобы обеспечить наступление беременности у женщины, которая по различным причинам не может зачать обычным, естественным путем.
Искусственное оплодотворение для обеспечения зачатия применяется только в тех случаях, когда женщина потенциально способна выносить ребенка в течение всей беременности, но не в состоянии забеременеть обычным способом. Причины бесплодия , при которых показано искусственное оплодотворение, различны и включают в себя как женский, так и мужской фактор. Так, врачи рекомендуют прибегать к искусственному оплодотворению, если у женщины отсутствуют или непроходимы обе маточные трубы , имеется эндометриоз , редкие овуляции , бесплодие невыясненного генеза или же другие способы лечения не привели к наступлению беременности в течение 1,5 – 2 лет. Кроме того, искусственное оплодотворение рекомендуется также в тех случаях, если у мужчины низкое качество спермы, импотенция или иные заболевания, на фоне которых он не способен эякулировать во влагалище женщины.
Для проведения процедуры искусственного оплодотворения можно использовать собственные или донорские половые клетки (сперматозоиды или яйцеклетки). Если сперматозоиды и яйцеклетки партнеров жизнеспособны и могут использоваться для зачатия, то для методик искусственного оплодотворения применяют именно их, предварительно выделяя из половых органов женщины (яичников) и мужчины (яичек). Если же сперматозоиды или яйцеклетки не могут использоваться для зачатия (например, полностью отсутствуют или имеют хромосомные аномалии, и т.д.), то для искусственного оплодотворения берут донорские половые клетки, полученные от здоровых мужчин и женщин. В каждой стране имеется банк донорских клеток, куда могут обратиться желающие получить биологический материал для производства искусственного оплодотворения.
Процедура искусственного оплодотворения является добровольной, и воспользоваться данной медицинской услугой могут все женщины и семейные пары (состоящие как в официальном, так и в гражданском браке), достигшие 18 лет. Если к данной процедуре желает прибегнуть женщина, состоящая в официальном браке, то для производства оплодотворения понадобится согласие супруга. Если же женщина состоит в гражданском браке или одинока, то для искусственного оплодотворения необходимо только ее согласие.
Женщины старше 38 лет могут сразу потребовать проведения искусственного оплодотворения с целью наступления беременности без предварительного лечения или попыток зачать естественным путем. А женщинам моложе 38 лет разрешение на искусственное оплодотворение дается только после документированного подтверждения бесплодия и отсутствия эффекта от производившегося в течение 1,5 – 2 лет лечения. То есть если женщина моложе 38 лет, то к искусственному оплодотворению прибегают только тогда, когда в течение 2 лет при условии применения различных методов лечения бесплодия беременность так и не наступила.
Перед проведением искусственного оплодотворения женщина и мужчина проходят обследование, по результатам которого устанавливается их фертильность и способность представительницы прекрасного пола выносить плод в течение 9 месяцев беременности. Если все в порядке, то процедуры проводят в ближайшее время. Если же были выявлены какие-либо заболевания, которые способны препятствовать нормальному развитию плода и вынашиванию беременности, то их сначала пролечивают, добиваясь стабильного состояния женщины, и только после этого производят искусственное оплодотворение.
Все три методики искусственного оплодотворения непродолжительны по времени и хорошо переносятся, что позволяет применять их по несколько раз без перерывов для обеспечения наступления беременности.
Методы (способы, виды) искусственного оплодотворения
В настоящее время в специализированных медицинских учреждениях для искусственного оплодотворения используется три следующие методики:
- Экстракорпоральное оплодотворение (ЭКО);
- Интрацитоплазматическая инъекция сперматозоидов (ИКСИ или ИЦИС);
- Искусственная инсеминация.
Например, если у женщины все половые органы функционируют нормально, но слизь в шейке матки слишком агрессивная, вследствие чего сперматозоиды не могут ее разжижить и попасть в матку, то искусственное оплодотворение производится методом инсеминации. В этом случае сперма вводится непосредственно в матку в день овуляции у женщины, что и приводит к наступлению беременности в большинстве случаев. Кроме того, инсеминация показана при низком качестве спермы, в которой мало подвижных сперматозоидов. В этом случае данная методика позволяет доставить сперматозоиды ближе к яйцеклетке, что увеличивает вероятность наступления беременности.
Если же беременность не наступает на фоне каких-либо заболеваний как половой сферы (например, непроходимость маточных труб , отсутствие семяизвержения у мужчины и т.д.), так и соматических органов (например, гипотиреоз и др.) у мужчины или женщины, то для искусственного оплодотворения применяют метод ЭКО.
Если имеются показания для ЭКО, но дополнительно у мужчины в сперме очень мало качественных и подвижных сперматозоидов, то производится ИКСИ.
Рассмотрим подробнее каждую методику искусственного оплодотворения по-отдельности, поскольку, во-первых, степень вмешательства в естественный процесс при применении различных методик варьирует, а во-вторых, чтобы получить целостное представление о типе медицинского вмешательства.
Экстракорпоральное оплодотворение – ЭКО
 ЭКО (экстракорпоральное оплодотворение)
является наиболее известным и распространенным методом искусственного оплодотворения. Название метода "ЭКО" расшифровывается как экстракорпоральное оплодотворение. В англоязычных странах метод называется in vitro fertilisation и обозначается аббревиатурой IVF. Суть метода состоит в том, что оплодотворение (слияние сперматозоида и яйцеклетки с формированием эмбриона) происходит вне организма женщины (экстракорпорально), в условиях лаборатории, в пробирках со специальными питательными средами. То есть сперматозоиды и яйцеклетки забирают из органов мужчины и женщины, помещают их на питательные среды, где и происходит оплодотворение. Именно из-за использования лабораторной посуды для проведения ЭКО данный метод называют "оплодотворение в пробирке".
ЭКО (экстракорпоральное оплодотворение)
является наиболее известным и распространенным методом искусственного оплодотворения. Название метода "ЭКО" расшифровывается как экстракорпоральное оплодотворение. В англоязычных странах метод называется in vitro fertilisation и обозначается аббревиатурой IVF. Суть метода состоит в том, что оплодотворение (слияние сперматозоида и яйцеклетки с формированием эмбриона) происходит вне организма женщины (экстракорпорально), в условиях лаборатории, в пробирках со специальными питательными средами. То есть сперматозоиды и яйцеклетки забирают из органов мужчины и женщины, помещают их на питательные среды, где и происходит оплодотворение. Именно из-за использования лабораторной посуды для проведения ЭКО данный метод называют "оплодотворение в пробирке".
Сущность данного метода заключается в следующем: из яичников женщины после предварительной специальной стимуляции забирают яйцеклетки и помещают на питательную среду, которая позволяет поддерживать их в нормальном жизнеспособном состоянии. Затем готовят организм женщины к наступлению беременности, имитируя естественные изменения гормонального фона. Когда организм женщины будет готов к наступлению беременности, получают сперматозоиды мужчины. Для этого мужчина либо мастурбирует с эякуляцией спермы в специальный стаканчик, либо сперматозоиды получают в ходе пункции яичек специальной иглой (если излитие спермы невозможно по каким-либо причинам). Далее из спермы выделяют жизнеспособные сперматозоиды и в пробирке под контролем микроскопа помещают их на питательную среду к яйцеклеткам, полученным ранее из яичников женщины. В течение 12 часов ждут, после чего под микроскопом выделяют оплодотворившиеся яйцеклетки (зиготы). Данные зиготы вводят в матку женщины, надеясь на то, что они смогут прикрепиться к ее стенке и сформировать плодное яйцо. В этом случае и наступит желанная беременность.
Через 2 недели после переноса эмбрионов в матку проводят определение уровня хорионического гонадотропина (ХГЧ) в крови с целью определения, наступила ли беременность. Если уровень ХГЧ увеличился, то беременность наступила. В этом случае женщина встает на учет по беременности и начинает посещать врача-гинеколога . Если же уровень ХГЧ остался в пределах нормальных значений, то беременность не наступила, и нужно повторить цикл ЭКО.
К сожалению, даже при внесении уже готового эмбриона в матку беременность может не наступить, поскольку плодное яйцо не прикрепится к стенкам и погибнет. Поэтому для наступления беременности может понадобиться несколько циклов ЭКО (рекомендуется не больше 10). Вероятность прикрепления эмбриона к стенке матки и, соответственно, успеха цикла ЭКО во многом зависит от возраста женщины. Так, для одного цикла ЭКО вероятность наступления беременности у женщин младше 35 лет составляет 30-35%, у женщин 35 – 37 лет – 25%, у женщин 38 – 40 лет – 15-20% и у женщин старше 40 лет – 6-10%. Вероятность наступления беременности при каждом последующем цикле ЭКО не уменьшается, а остается прежней, соответственно, с каждой следующей попыткой суммарная вероятность забеременеть только увеличивается.
Интрацитоплазматическая инъекция сперматозоидов – ИКСИ
Данный метод является вторым по частоте применения после ЭКО и, по сути, представляет собой модификацию ЭКО. Аббревиатура названия метода ИКСИ не расшифровывается никак, поскольку представляет собой кальку с англоязычной аббревиатуры – ICSI, в которой звучание букв английского языка записано русскими буквами, передающими эти звуки. А англоязычная аббревиатура расшифровывается как IntraCytoplasmic Sperm Injection, что переводится на русский язык "интрацитоплазматическая инъекция сперматозоидов". Поэтому в научной литературе метод ИКСИ также называют ИЦИС, что более правильно, т.к. вторая аббревиатура (ИЦИС) образована от первых букв русских слов, составляющих название манипуляции. Однако, наряду с названием ИЦИС, гораздо чаще используется не совсем корректная аббревиатура ИКСИ.
Отличием ИКСИ от ЭКО является то, что сперматозоид прицельно вводится в цитоплазму яйцеклетки тонкой иглой, а не просто помещается с ней в одну пробирку. То есть при обычном ЭКО яйцеклетки и сперматозоиды просто оставляют на питательной среде, давая возможность мужским половым гаметам приблизиться к женским и оплодотворить их. А при ИКСИ не ждут спонтанного оплодотворения, а производят его путем введения сперматозоида в цитоплазму яйцеклетки специальной иглой. ИКСИ применяют, когда сперматозоидов очень мало, или они неподвижны и не способны самостоятельно оплодотворить яйцеклетку. В остальном процедура ИКСИ полностью идентична ЭКО.
Внутриматочная инсеминация
Третьим методом искусственного оплодотворения является инсеминация , в ходе которой сперма мужчины вводится непосредственно в матку женщины в период овуляции при помощи специального тонкого катетера. К инсеминации прибегают, когда сперматозоиды по каким-либо причинам не могут попасть в матку женщины (например, при неспособности мужчины эякулировать во влагалище, при плохой подвижности сперматозоидов или при чрезмерно вязкой шеечной слизи).
Как происходит искусственное оплодотворение?
Общие принципы проведения искусственного оплодотворения методом ЭКО-ИКСИ
 Поскольку все процедуры ЭКО и ИКСИ производятся одинаково, за исключением лабораторного метода оплодотворения яйцеклетки, то рассмотрим их в одном разделе, при необходимости уточняя детали и отличительные особенности ИКСИ.
Поскольку все процедуры ЭКО и ИКСИ производятся одинаково, за исключением лабораторного метода оплодотворения яйцеклетки, то рассмотрим их в одном разделе, при необходимости уточняя детали и отличительные особенности ИКСИ.
Итак, процедура ЭКО и ИКСИ состоит из следующих последовательных этапов, составляющих один цикл искусственного оплодотворения:
1.
Стимуляция фолликулогенеза (яичников) с целью получения нескольких зрелых яйцеклеток из яичников женщины.
2.
Забор созревших яйцеклеток из яичников.
3.
Забор спермы у мужчины.
4.
Оплодотворение яйцеклеток сперматозоидами и получение эмбрионов в лаборатории (при ЭКО сперматозоиды и яйцеклетки просто помещают в одну пробирку, после чего наиболее сильные мужские гаметы оплодотворяют женскую. А при ИКСИ сперматозоиды вводят при помощи специальной иглы в цитоплазму яйцеклетки).
5.
Выращивание эмбрионов в лаборатории в течение 3 – 5 дней.
6.
Перенос эмбрионов в матку женщины.
7.
Контроль наступления беременности через 2 недели после переноса эмбрионов в матку.
Весь цикл ЭКО или ИКСИ продолжается 5 – 6 недель, причем наиболее длительными являются этапы стимулирования фолликулогенеза и двухнедельного ожидания для контроля беременности после переноса эмбрионов в матку. Рассмотрим каждый этап ЭКО и ИКСИ подробнее.
Первым этапом ЭКО и ИКСИ является стимуляция фолликулогенеза , для чего женщина принимает гормональные препараты, воздействующие на яичники и вызывающие рост и развитие сразу нескольких десятков фолликулов, в которых образуются яйцеклетки. Целью стимуляции фолликулогенеза является формирование в яичниках сразу нескольких яйцеклеток, готовых к оплодотворению, которые можно будет отобрать для дальнейших манипуляций.
Для этого этапа врач выбирает так называемый протокол – схему приема гормональных препаратов. Имеются разные протоколы для ЭКО и ИКСИ, отличающиеся друг от друга дозировками, комбинациями и длительностью приема гормональных препаратов. В каждом случае протокол выбирается индивидуально, в зависимости от общего состояния организма и причины бесплодия. Если один протокол оказался неудачным, то есть после его завершения беременность не состоялась, то для второго цикла ЭКО или ИКСИ врач может назначить другой протокол.
Перед началом стимуляции фолликулогенеза врач может рекомендовать прием оральных контрацептивов в течение 1 – 2 недель с целью подавления выработки собственных половых гормонов яичниками женщины. Подавлять выработку собственных гормонов необходимо, чтобы не произошло естественной овуляции, при которой созревает только одна яйцеклетка. А для ЭКО и ИКСИ нужно получить несколько яйцеклеток, а не одну, для чего и проводится стимуляция фолликулогенеза.
Далее начинается собственно этап стимуляции фолликулогенеза, который всегда приурочивают к 1 – 2 дню менструального цикла . То есть начинать прием гормональных препаратов для стимуляции яичников нужно с 1 – 2 дня очередной менструации.
Стимуляция яичников проводится по различным протоколам, но всегда предполагает применение препаратов группы фолликулостимулирующего гормона, хорионического гонадотропина и агонистов или антагонистов агонистов гонадотропин-рилизинг гормона. Порядок, длительность и дозировки применения препаратов всех указанных групп определяются лечащим врачом-репродуктологом. Имеется две основные разновидности протоколов стимуляции овуляции – короткие и длинные.
В длинных протоколах стимуляция овуляции начинается со 2 дня очередной менструации. При этом женщина сначала делает подкожные инъекции препаратов фолликулостимулирующего гормона (Пурегон , Гонал и т.д.) и агонистов или антагонистов гонадотропин-рилизинг гормона (Гозерелин, Трипторелин, Бусерелин, Диферелин и т.д.). Оба препарата вводятся ежедневно в виде подкожных инъекций, и один раз в 2 – 3 дня производится анализ крови для определения концентрации эстрогенов в крови (Е2), а также УЗИ яичников с измерением размеров фолликулов. Когда концентрация эстрогенов Е2 достигнет 50 мг/л, а фолликулы вырастут до 16 – 20 мм (в среднем это происходит за 12 – 15 дней), прекращают инъекции фолликулостимулирующего гормона, продолжают введение агонистов или антагонистов гонадотропин-рилизинг гормона и присоединяют инъекции хорионического гонадотропина (ХГЧ). Далее по УЗИ контролируют ответ яичников и определяют длительность инъекций хорионического гонадотропина. Введение агонистов или антагонистов гонадотропин-рилизинг гормона прекращают за один день до прекращения инъекций хорионического гонадотропина. Затем через 36 часов после последней инъекции ХГЧ при помощи специальной иглы под наркозом забирают созревшие яйцеклетки из яичников женщины.
В коротких протоколах стимуляция яичников также начинается со 2 дня менструации. При этом женщина одновременно ежедневно вводит сразу три препарата – фолликулостимулирующего гормона, агониста или антагониста гонадотропин-рилизинг гормона и хорионического гонадотропина. Каждые 2 – 3 дня производят УЗИ с измерением размеров фолликулов, и когда появится не менее трех фолликулов 18 – 20 мм в диаметре, то прекращают введение препаратов фолликулостимулирующего гормона и агонистов или антагонистов гонадотропин-рилизинг гормона, но еще в течение 1 – 2 дней вводят хорионический гонадотропин. Через 35 – 36 часов после последней инъекции хорионического гонадотропина забирают яйцеклетки из яичников.
Процедура забора яйцеклеток производится под наркозом, поэтому совершенно безболезненна для женщины. Яйцеклетки забирают при помощи иглы, которую вводят в яичники через переднюю брюшную стенку или через влагалище под контролем УЗИ. Сам забор клеток длится 15 – 30 минут, но после завершения манипуляции женщину оставляют в медицинском учреждении под наблюдением в течение нескольких часов, после чего отпускают домой, рекомендуя на протяжении суток воздерживаться от работы и управления автомобилем.
Далее получают сперму для оплодотворения. Если мужчина способен эякулировать, то сперма получается методом обычной мастурбации непосредственно в медицинском учреждении. Если же мужчина не способен к семяизвержению, то сперму получают путем пункции яичек, производимой под наркозом аналогично манипуляции забора яйцеклеток из яичников женщины. При отсутствии мужчины-партнера извлекается из хранилища донорская сперма, выбранная женщиной.
Сперму доставляют в лабораторию, где ее подготавливают, выделяя сперматозоиды. После чего по методике ЭКО на специальной питательной среде смешивают яйцеклетки и сперматозоиды, и оставляют на 12 часов для оплодотворения. Обычно оплодотворяются 50% яйцеклеток, которые уже являются эмбрионами. Именно их отбирают и выращивают в специальных условиях в течение 3 – 5 дней.
 По методике ИКСИ
, после подготовки спермы, под микроскопом врач выбирает наиболее жизнеспособные сперматозоиды и специальной иглой вводит их непосредственно в яйцеклетку, после чего оставляет эмбрионы на питательной среде на 3 – 5 дней.
По методике ИКСИ
, после подготовки спермы, под микроскопом врач выбирает наиболее жизнеспособные сперматозоиды и специальной иглой вводит их непосредственно в яйцеклетку, после чего оставляет эмбрионы на питательной среде на 3 – 5 дней.
Готовые 3 – 5-дневные эмбрионы переносят в матку женщины
при помощи специального катетера. В зависимости от возраста и состояния организма женщины, в матку переносят 1 – 4 эмбриона. Чем моложе женщина – тем меньшее количество эмбрионов подсаживают в матку, поскольку вероятность их приживления гораздо выше, чем у более старших представительниц прекрасного пола. Поэтому чем старше женщина – тем большее количество эмбрионов подсаживают в матку, чтобы хотя бы один смог прикрепиться к стенке и начать развиваться. В настоящее время рекомендуется женщинам младше 35 лет переносить в матку 2 эмбриона, женщинам 35 – 40 лет – 3 эмбриона, а дамам старше 40 лет – 4 – 5 эмбрионов.
После переноса эмбрионов в матку
необходимо следить за своим состоянием и немедленно обращаться к врачу, если появились следующие симптомы :
- Дурно пахнущие влагалищные выделения ;
- Боли и спазмы в животе;
- Кровотечение из половых путей;
- Кашель , одышка и боли в груди ;
- Сильная тошнота или рвота;
- Боли любой локализации.
Состоялась ли беременность, определяют по концентрации хорионического гонадотропина (ХГЧ) в крови. Если уровень ХГЧ соответствует беременности, то производится УЗИ. И если на УЗИ видно плодное яйцо, то беременность наступила. Далее врач определяет количество эмбрионов, и если их больше двух, то рекомендуется редукция всех остальных плодов, чтобы не было многоплодной беременности. Редукция эмбрионов рекомендуется, поскольку при многоплодной беременности слишком высоки риски осложнений и неблагоприятного завершения беременности. После установления факта беременности и редукции эмбрионов (при необходимости) женщина переходит к врачу акушеру -гинекологу для ведения беременности.
Поскольку беременность не всегда наступает после первой попытки ЭКО или ИКСИ, то для успешного зачатия может понадобиться несколько циклов искусственного оплодотворения. Рекомендуется проводить циклы ЭКО и ИКСИ без перерывов вплоть до наступления беременности (но не более 10 раз).
В ходе проведения циклов ЭКО и ИКСИ можно замораживать эмбрионы, которые оказались "лишними" и не были пересажены в матку. Такие эмбрионы можно разморозить и использовать для следующей попытки забеременеть.
Дополнительно в ходе цикла ЭКО-ИКСИ можно производить пренатальную диагностику эмбрионов до их подсадки в матку. В ходе пренатальной диагностики выявляют различные генетические аномалии у образовавшихся эмбрионов и производят выбраковку зародышей с нарушениями генов. По результатам пренатальной диагностики отбирают и переносят в матку только здоровые эмбрионы без генетических аномалий, что уменьшает риск спонтанного выкидыша и рождения детей с наследственными болезнями. В настоящее время использование пренатальной диагностики позволяет предотвратить рождение детей с гемофилией , миопатией Дюшена, синдромом Мартина-Белла, синдромом Дауна , синдромом Патау, синдромом Эдвардса, синдромом Шершевского-Тернера и рядом других генетических заболеваний.
Проведение пренатальной диагностики перед переносом эмбрионов в матку рекомендуется в следующих случаях:
- Рождение детей с наследственными и врожденными болезнями в прошлом;
- Наличие генетический аномалий у родителей;
- Две и более неудачные попытки ЭКО в прошлом;
- Пузырный занос во время прошлых беременностей;
- Большое количество сперматозоидов с хромосомными аномалиями;
- Возраст женщины старше 35 лет.
Общие принципы проведения искусственного оплодотворения методом инсеминации
 Данный метод позволяет осуществить зачатие в условиях, максимально приближенных к естественным. Ввиду высокой эффективности, малой инвазивности и относительной простоты выполнения искусственная инсеминация является очень популярным методом терапии бесплодия.
Данный метод позволяет осуществить зачатие в условиях, максимально приближенных к естественным. Ввиду высокой эффективности, малой инвазивности и относительной простоты выполнения искусственная инсеминация является очень популярным методом терапии бесплодия.
Сущность методики искусственной инсеминации заключается во введении специальным образом подготовленной мужской спермы в половые пути женщины во время овуляции. Это означает, что для инсеминации по результатам УЗИ и одноразовым тест-полоскам вычисляют день овуляции у женщины, и на основании этого устанавливают срок введения спермы в половые пути. Как правило, для повышения вероятности наступления беременности сперму вводят в половые пути женщины трижды – за один день до овуляции, в день овуляции и на день позже овуляции.
Сперму берут у мужчины непосредственно в день осуществления инсеминации. Если женщина одинока и не имеет партнера, то берется донорская сперма из специального банка. Перед введением в половые пути сперму концентрируют, удаляют патологические, неподвижные и нежизнеспособные сперматозоиды, а также клетки эпителия и микробы. Только после обработки сперму, содержащую концентрат активных сперматозоидов без примесей микробной флоры и клеток, вводят в половые пути женщины.
Сама процедура инсеминации довольна проста, поэтому ее проводят в условиях поликлиники на обычном гинекологическом кресле. Для инсеминации женщина располагается на кресле, в ее половые пути вводят тонкий эластичный гибкий катетер, через который при помощи обычного шприца впрыскивают концентрированную, специально подготовленную сперму. После введения спермы на шейку матки надевают колпачок со спермой и оставляют женщину полежать в неизменном положении в течение 15 – 20 минут. После этого, не вынимая колпачка со спермой, женщине разрешается вставать с гинекологического кресла и заниматься обычными привычными делами. Колпачок со спермой удаляется женщиной самостоятельно через несколько часов.
Подготовленную сперму, в зависимости от причины бесплодия, врач может ввести во влагалище, в шейку матки, в полость матки и в маточные трубы. Однако наиболее часто сперма вводится в полость матки, поскольку такой вариант инсеминации обладает оптимальным соотношением эффективности и простоты выполнения.
Процедура искусственной инсеминации наиболее эффективна у женщин младше 35 лет, у которых беременность наступает примерно в 85 – 90% случаев после 1 – 4 попыток введения спермы в половые пути. Необходимо помнить, что женщинам любого возраста рекомендуется производить не более 3 – 6 попыток искусственной инсеминации, поскольку если все они окончились неудачей, то следует признать метод неэффективным в данном конкретном случае и переходить к другим способам искусственного оплодотворения (ЭКО, ИКСИ).
Перечни лекарственных препаратов, использующихся для различных методов искусственного оплодотворения
 В настоящее время на различных этапах ЭКО и ИКСИ используются следующие лекарственные препараты :
В настоящее время на различных этапах ЭКО и ИКСИ используются следующие лекарственные препараты :
1. Агонисты гонадотропин-рилизинг гормона:
- Гозерелин (Золадекс);
- Трипторелин (Диферелин, Декапептил, Декапептил-Депо);
- Бусерелин (Бусерелин, Бусерелин-Депо, Бусерелин Лонг ФС).
- Ганиреликс (Оргалутран);
- Цетрореликс (Цетротид).
- Фоллитропин альфа (Гонал-Ф, Фоллитроп);
- Фоллитропин бета (Пурегон);
- Корифоллитропин альфа (Элонва);
- Фоллитропин альфа + лутропин альфа (Перговерис);
- Урофоллитропин (Альтерпур, Бравелль);
- Менотропины (Меногон, Менопур, Менопур Мультидоза, Мерионал, ХуМоГ).
- Хорионический гонадотропин (Хорионический гонадотропин, Прегнил, Экостимулин, Хорагон);
- Хориогонадотропин альфа (Овитрель).
- Прогестерон (Ипрожин, Крайнон, Праджисан, Утрожестан).
- Дидрогестерон (Дюфастон);
- Мегестрол (Мегейс).
Для проведения искусственной инсеминации могут применяться все те же самые препараты, что и для циклов ЭКО и ИКСИ, если планируется введение спермы в половые пути на фоне индуцированной, а не естественной овуляции. Однако если инсеминация планируется на естественной овуляции, то по необходимости применяют только препараты производных прегнена и прегнадиена после внесения спермы в половые пути.
Искусственное оплодотворение: методы и их описание (искусственная инсеминация, ЭКО, ИКСИ), в каких случаях они применяются - видео
Искусственное оплодотворение: как оно происходит, описание методов (ЭКО, ИКСИ), комментарии эмбриологов - видео
Искусственное оплодотворение пошагово: извлечение яйцеклетки, оплодотворение методами ИКСИ и ЭКО, трансплантация эмбрионов. Процесс заморозки и хранения эмбрионов - видео
Перечень анализов для искусственного оплодотворения
 Перед началом производства ЭКО, ИКСИ или инсеминации
с целью выбора оптимального метода искусственного оплодотворения проводятся следующие исследования:
Перед началом производства ЭКО, ИКСИ или инсеминации
с целью выбора оптимального метода искусственного оплодотворения проводятся следующие исследования:
- Определение концентраций пролактина , фолликулостимулирующего и лютеинизирующего гормонов и стероидов (эстрогенов, прогестерона, тестостерона) в крови;
- УЗИ матки, яичников и маточных труб трансвагинальным доступом;
- Оценивается проходимость маточных труб в ходе лапароскопии , гистеросальпингографии или контрастной эхогистеросальпингоскопии;
- Оценивается состояние эндометрия в ходе УЗИ, гистероскопии и биопсии эндометрия;
- Спермограмма для партнера (дополнительно к спермограмме производится смешанная антиглобулиновая реакция сперматозоидов при необходимости);
- Тесты на наличие половых инфекций (сифилис, гонорея, хламидиоз , уреаплазмоз и т.д.).
- Анализ крови на сифилис (МРП, ИФА) женщине и мужчине (донору спермы);
- Анализ крови на ВИЧ/СПИД, гепатиты В и С, а также на вирус простого герпеса и женщине, и мужчине;
- Микроскопическое исследование мазков из влагалища женщин и уретры мужчин на микрофлору;
- Бактериальный посев мазков из половых органов мужчины и женщины на трихомонады и гонококки;
- Микробиологическое исследование отделяемого половых органов мужчины и женщины на хламидии, микоплазму и уреаплазму;
- Выявление вирусов простого герпеса 1 и 2 типов, цитомегаловируса в крови женщины и мужчины методом ПЦР ;
- Общий анализ крови, биохимический анализ крови, коагулограмма для женщины;
- Общий анализ мочи для женщины;
- Определение наличия в крови антител типов G и M к вирусу краснухи у женщины (при отсутствии антител в крови делают прививку от краснухи);
- Анализ мазка из половых органов женщины на микрофлору ;
- Цитологический мазок с шейки матки;
- УЗИ органов малого таза;
- Флюорография для женщин, не делавших это исследование более 12 месяцев;
- Электрокардиограмма для женщины;
- Маммография для женщин старше 35 лет и УЗИ молочных желез для женщин младше 35 лет;
- Консультация врача-генетика для женщин, у кровных родственников которых были случаи рождения детей с генетическими заболеваниями или врожденными пороками развития;
- Спермограмма для мужчин.
Показания для искусственного оплодотворения
 Показаниями для ЭКО
являются следующие состояния или заболевания у обоих или одного из партнеров:
Показаниями для ЭКО
являются следующие состояния или заболевания у обоих или одного из партнеров:
1. Бесплодие любого происхождения, которое не поддается терапии гормональными препаратами и лапароскопическими оперативными вмешательствами, производившимися на протяжении 9 – 12 месяцев.
2. Наличие заболеваний, при которых наступление беременности без ЭКО невозможно:
- Отсутствие, непроходимость или аномалии строения маточных труб;
- Эндометриоз, не поддающийся терапии;
- Отсутствие овуляций;
- Истощение яичников.
4. Низкая подвижность сперматозоидов.
Показаниями для проведения ИКСИ являются те же состояния, что и для ЭКО, но с наличием хотя бы одного из нижеперечисленных факторов со стороны партнера:
- Малое количество сперматозоидов;
- Низкая подвижность сперматозоидов;
- Большое количество патологических сперматозоидов;
- Наличие антиспермальных антител в сперме;
- Малое количество полученных яйцеклеток (не более 4 штук);
- Неспособность мужчины к семяизвержению;
- Низкий процент оплодотворений яйцеклеток (менее 20%) в прошлых циклах ЭКО.
1. Со стороны мужчины:
- Сперма с низкой способностью к оплодотворению (малое количество, низкая подвижность, большой процент дефектных сперматозоидов и т.д.);
- Малый объем и высокая вязкость спермы;
- Наличие антиспермальных антител;
- Нарушение способности к семяизвержению;
- Ретроградная эякуляция (выброс спермы в мочевой пузырь);
- Аномалии строения полового члена и уретры у мужчины;
- Состояние после вазэктомии (перевязки семявыносящих протоков).
- Бесплодие цервикального происхождения (например, слишком вязкая шеечная слизь, которая не дает сперматозоидам проникать в матку, и др.);
- Хронический эндоцервицит;
- Оперативные вмешательства на шейке матки (конизация, ампутация, криодеструкция, диатермокоагуляция), приведшие к ее деформации;
- Необъяснимое бесплодие;
- Антиспермальные антитела;
- Редкие овуляции;
- Аллергия на сперму.
Противопоказания для искусственного оплодотворения
В настоящее время имеются абсолютные противопоказания и ограничения к применению методов искусственного оплодотворения. При наличии абсолютных противопоказаний процедуру оплодотворения нельзя проводить ни при каких обстоятельствах до тех пор, пока фактор противопоказания не будет удален. При наличии ограничений к искусственному оплодотворению процедуру проводить нежелательно, но возможно с соблюдением осторожности. Однако если имеются ограничения к искусственному оплодотворению, рекомендуется сначала устранить эти ограничивающие факторы, и только после этого производить медицинские манипуляции, поскольку это повысит их эффективность.
Итак, согласно приказу Минздрава РФ, противопоказаниями для ЭКО, ИКСИ и искусственной инсеминации являются следующие состояния или заболевания у одного или обоих партнеров:
- Туберкулез в активной форме;
- Острые гепатиты А, В, С, D, G или обострение хронических гепатитов В и С;
- Сифилис (оплодотворение откладывают до излечения инфекции);
- ВИЧ/СПИД (на стадиях 1, 2А, 2Б и 2В искусственное оплодотворение откладывают до перехода заболевания в субклиническую форму, а на стадиях 4А, 4Б и 4В откладывают ЭКО и ИКСИ до перехода инфекции в стадию ремиссии);
- Злокачественные опухоли любых органов и тканей;
- Доброкачественные опухоли женских половых органов (матки, цервикального канала, яичников, маточных труб);
- Острые лейкозы ;
- Миелодиспластические синдромы;
- Хронический миелолейкоз в терминальной стадии или требующий терапии ингибиторами тирозинкиназ;
- Бластные кризы при хронических миелолейкозах;
- Апластическая анемия тяжелой формы;
- Гемолитические анемии в периоды острых гемолитических кризов;
- Идиопатическая тромбоцитопеническая пурпура , не поддающаяся терапии;
- Острый приступ порфирии при условии, что ремиссия продолжалась менее 2 лет;
- Геморрагический васкулит (пурпура Шенлейна-Геноха);
- Антифосфолипидный синдром (тяжелое течение);
- Сахарный диабет с почечной недостаточностью терминальной стадии при невозможности трансплантации почки;
- Сахарный диабет с прогрессирующей пролиферативной
- Полиартериит с поражением легких (Черджа-Стросса);
- Узелковый полиартериит;
- Синдром Такаясу;
- Системная красная волчанка с частыми обострениями;
- Дерматополимиозит, требующий лечения высокими дозами глюкокортикоидов ;
- Системная склеродермия с высокой активность процесса;
- Синдром Шегрена при тяжелом течении;
- Врожденные пороки матки, при которых невозможно вынашивание беременности;
- Врожденные пороки сердца, аорты и легочной артерии (дефект межпредсердной перегородки, дефект межжелудочковой перегородки, открытый артериальный проток, стеноз аорты, коарктация аорты, стеноз легочной артерии, транспозиция магистральных сосудов, полная форма атриовентрикулярной коммуникации, общий артериальный ствол, единственный желудочек сердца
- Низкий овариальный резерв по данным УЗИ или по концентрации антимюллерова гормона в крови (только для ЭКО и ИКСИ);
- Состояния, при которых показано использование донорских яйцеклеток, сперматозоидов или эмбрионов;
- Полная невозможность выносить беременность;
- Наследственные заболевания, сцепленные с женской половой Х-хромосомой (гемофилия, миодистрофия Дюшена, ихтиоз , амиотрофия Шарко-Мари и т.д.). В данном случае рекомендуется производство ЭКО только с обязательной предимплантационной диагностикой.
Осложнения искусственного оплодотворения
Как сама процедура искусственного оплодотворения, так и применяемые в различных методиках лекарственные препараты могут в очень редких случаях приводить к осложнениям, таким, как: Для проведения любой методики искусственного оплодотворения может быть использована сперма как партнера женщины (официального или гражданского мужа, сожителя, любовника и т.д.), так и донора.
Для проведения любой методики искусственного оплодотворения может быть использована сперма как партнера женщины (официального или гражданского мужа, сожителя, любовника и т.д.), так и донора.
Если женщина принимает решение об использовании спермы своего партнера, то ему придется пройти обследование и сдать биологический материал в лаборатории специализированного медицинского учреждения, указав необходимые сведения о себе (ФИО, год рождения) в отчетной документации и подписав информированное согласие на желаемую методику искусственного оплодотворения. Перед сдачей спермы мужчине рекомендуется в течение 2 – 3 дней не заниматься сексом и не мастурбировать с эякуляцией, а также воздерживаться от употребления спиртных напитков, курения и переедания . Обычно сдача спермы производится в тот же день, когда у женщины забирают яйцеклетки или когда намечена процедура инсеминации.
Если женщина одинока или ее партнер не может предоставить сперматозоиды, то можно воспользоваться донорской спермой из специального банка. В банке спермы хранятся в замороженном виде образцы сперматозоидов здоровых мужчин в возрасте 18 – 35 лет, среди которых можно выбрать наиболее предпочтительный вариант. Для облегчения выбора донорской спермы в банке данных имеются шаблонные карточки, на которых указаны физические параметры мужчины-донора, такие, как рост, вес, цвет глаз и волос, форма носа, ушей и т.д.
Выбрав желаемую донорскую сперму, женщина начинает производить необходимую подготовку к процедурам искусственного оплодотворения. Далее в назначенный день сотрудники лаборатории размораживают и подготавливают донорскую сперму и используют ее по назначению.
В настоящее время применяется только донорская сперма от мужчин с отрицательными анализами на ВИЧ вируса простого герпеса в крови;
На каждого донора спермы, согласно приказу 107н Министерства Здравоохранения РФ, заводится следующая индивидуальная карта, в которой отражены все основные и необходимые параметры физических данных и состояния здоровья мужчины:
Индивидуальная карта донора спермы
Ф.И.О.___________________________________________________________________
Дата рождения________________________Национальность______________________
Расовая принадлежность___________________________________________________
Место постоянной регистрации ____________________________________________
Контактный телефон_____________________________
Образование_________________________Профессия____________________________
Вредные и/или опасные производственные факторы (есть/нет) Какие:_________
Семейное положение (холост/женат/разведен)
Наличие детей (есть/нет)
Наследственные заболевания в семье (есть/нет)
Вредные привычки:
Курение (да/нет)
Употребление алкоголя (с частотой___________________)/не употребляю)
Употребление наркотических средств и/или психотропных веществ:
Без назначения врача
(никогда не употреблял/с частотой ______________________)/регулярно)
Сифилис, гонорея , гепатит (не болел/болел)
Имели ли Вы когда-нибудь положительный или неопределенный ответ при обследовании на ВИЧ, вирус гепатита В или С? (да/нет)
Находится/не находится под диспансерным наблюдением в кожно-венерологическом диспансере/психоневрологическом диспансере________
Если находится, то у какого врача-специалиста_______________________________________________
Фенотипические признаки
Рост________________Вес__________________
Волосы (прямые/вьющиеся/кудрявые) Цвет волос_____________________________
Разрез глаз (европейский/азиатский)
Цвет глаз (голубые/зеленые/серые/карие/черные)
Нос (прямой/с горбинкой/курносый/широкий)
Лицо (круглое/овальное/узкое)
Наличие стигм____________________________________________________________
Лоб (высокий/низкий/обычный)
Дополнительные сведения о себе (для заполнения не обязательны)
_________________________________________________________________________
Чем болел за последние 2 месяца___________________________________________
Группа крови и Rh-фактор ________________(________) Rh (________).
Искусственное оплодотворение одиноких женщин
 Согласно законодательству, всем одиноким женщинам в возрасте старше 18 лет разрешается воспользоваться процедурой искусственного оплодотворения с целью рождения ребенка. Для производства искусственного оплодотворения в таких случаях, как правило, прибегают к использованию донорской спермы.
Согласно законодательству, всем одиноким женщинам в возрасте старше 18 лет разрешается воспользоваться процедурой искусственного оплодотворения с целью рождения ребенка. Для производства искусственного оплодотворения в таких случаях, как правило, прибегают к использованию донорской спермы.
Цена процедур
Стоимость процедур искусственного оплодотворения различна в разных странах и для разных методов. Так, в среднем ЭКО в России стоит около 3 – 6 тысяч долларов (вместе с лекарственными препаратами), в Украине – 2,5 – 4 тысячи долларов (также вместе с лекарствами), в Израиле – 14 – 17 тысяч долларов (вместе с препаратами). Стоимость ИКСИ примерно на 700 – 1000 долларов дороже ЭКО в России и Украине, и на 3000 – 5000 в Израиле. Цена искусственной инсеминации колеблется в пределах 300 – 500 долларов в России и Украине, и около 2000 – 3500 долларов в Израиле. Мы привели цены на процедуры искусственного оплодотворения в долларовом эквиваленте, чтобы было удобно сравнивать, а также легко пересчитывать в необходимую местную валюту (рубли, гривны, шекели).
Первые опыты по искусственному осеменению женщин, страдающих бесплодием, были предприняты в Великобритании в конце XVII века .
Впервые успешно эта медицинская технология была применена в Великобритании в 1977 году , в результате чего в 1978 году родилась Луиза Браун (англ. Louise Brown ) первый человек, «зачатый в пробирке». Первый ребёнок (девочка), зачатый с помощью ЭКО в Советском Союзе , был рождён в феврале 1986 года. Процедура была выполнена в Москве , в Центре охраны здоровья матери и ребёнка, называемом в наши дни Научный центр акушерства, гинекологии и перинатологии (НЦ АГиП). Чуть позже в Ленинграде в том же 1986 году родился мальчик Кирилл. Данным событиям предшествовали серьёзные исследования, которые начинают целенаправленно проводиться в Советском Союзе с 1965 года. В это время создаётся группа раннего эмбриогенеза, которая в 1973 году переросла в лабораторию экспериментальной эмбриологии (руководитель - проф. Б. Леонов). По данным на 1994 год, в этой лаборатории родилось более 1,5 тыс. детей. В 1990 году на нашей планете насчитывалось свыше 20 тыс. детей, зачатых в пробирке . В 2010 году - около 4 млн. Наибольшей интенсивности применения процедура ЭКО достигает в Израиле, где на 1 миллион жителей приходится 3400 процедур ЭКО в год.
Показания и противопоказания
Показанием к проведению процедуры ЭКО являются различные формы мужского и женского бесплодия. Согласно приказу N67 Минздрава РФ показанием к ЭКО является «бесплодие, не поддающееся терапии, или вероятность преодоления которого с помощью ЭКО выше, чем другими методами. При отсутствии противопоказаний ЭКО может проводиться по желанию супружеской пары (женщины, не состоящей в браке) при любой форме бесплодия» .
Противопоказаниями для проведения ЭКО являются состояния женщины, при которых беременность и роды угрожают здоровью матери или ребёнка, а именно :
- соматические и психические заболевания, являющиеся противопоказаниями для вынашивания беременности и родов;
- врожденные пороки развития или приобретенные деформации полости матки, при которых невозможна имплантация эмбрионов или вынашивание беременности;
- опухоли яичников;
- доброкачественные опухоли матки, требующие оперативного лечения;
- острые воспалительные заболевания любой локализации;
- злокачественные новообразования любой локализации, в том числе в анамнезе.
Противопоказания для проведения ЭКО со стороны мужчины отсутствуют.
Технология экстракорпорального оплодотворения
Технологию ЭКО осуществляют в специализированных медицинских учреждениях в условиях амбулаторного лечения . Для проведения процедуры экстракорпорального оплодотворения необходимо получить яйцеклетки , получить сперматозоиды , провести оплодотворение in vitro , вырастить эмбрион, ввести эмбрион в полость матки женщины.
Получение яйцеклеток
Как правило, для экстракорпорального оплодотворения стараются получить несколько яйцеклеток, так как это повышает эффективность лечения бесплодия этим методом. Поскольку в норме у женщины в течение одного менструального цикла созревает одна яйцеклетка, то для получения нескольких яйцеклеток проводят так называемую процедуру «стимуляции суперовуляции». Для этого пациентке назначают инъекции гормональных препаратов.
Для стимуляции используют инъекции препаратов фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ), хорионического гонадотропина (ХГ), а также блокаторов гонадотропин-рилизинг гормона (ГнРГ). Сочетание видов и количества вводимых гормональных препаратов называют «схемой стимуляции». Существует несколько схем стимуляции суперовуляции, но окончательное количество, типы и длительность введения препаратов подбирают индивидуально для каждой женщины. В зависимости от схемы стимуляция суперовуляции занимает время от 7 до 50 дней и требует подкожного введения препаратов (ежедневные инъекции, либо введение подкожных капсул).
Созревание яйцеклеток непосредственно не может быть определено неинвазивными методами. Поэтому о созревании яйцеклеток судят косвенно по росту фолликулов яичника . Рост фолликулов наблюдают с помощью аппаратов ультразвукового исследования . При достижении доминантным фолликулом определенного размера (16-20 мм) назначают процедуру извлечения яйцеклеток - пункцию фолликулов яичника . Пункцию фолликулов проводят под общей (чаще) или местной (реже) анестезией , иглу проводят трансвагинально, ход иглы контролируют аппаратом УЗИ . Целью пункции является аспирация (отсасывание) содержимого фолликула (фолликулярной жидкости). Полученную жидкость исследуют с помощью микроскопа для обнаружения яйцеклеток.
Обнаруженные яйцеклетки отмывают от фолликулярной жидкости и переносят в лабораторную посуду с культуральной средой. В качестве лабораторной посуды используют чашки Петри , либо культуральные планшеты. Посуду с яйцеклетками помещают в инкубаторы, где они содержатся до оплодотворения.
Обычно использование гормональных препаратов и проведение пункции фолликулов не вызывает негативных реакций у пациентки, но иногда могут возникнуть осложнения. Осложнением стимуляции суперовуляции является синдром гиперстимуляции яичников (СГЯ), который может развиться спустя несколько дней после окончания стимуляции. СГЯ возникает при созревании большого количества фолликулов, которые, трансформируясь в желтые тела, секретируют большое количество эстрогенов . При тяжелом течении СГЯ может потребоваться госпитализация больной. Осложнением пункции фолликулов может явиться гематома яичника.
При невозможности получить яйцеклетки у пациентки (отсутствие яичников, менопауза и пр.) возможно использование донорских яйцеклеток (то есть яйцеклеток другой женщины). В качестве донора яйцеклеток может выступать бескорыстный донор (родственница, знакомая) или платный донор. Условия работы с донором яйцеклеток регламентирует приказ N67 Минздрава РФ .
Получение спермы
Сперму пациент получает самостоятельно с помощью мастурбации . Возможно использование прерванного коитуса , либо медицинского презерватива без смазки. В случае невозможности получения спермы путем эякуляции , используют хирургические методы: аспирация содержимого эпидидимиса, биопсия яичка и прочее. Сперму получают в день пункции фолликулов супруги. Если получение спермы в день пункции невозможно, то используют предварительное получение спермы с последующим замораживанием и хранением в жидком азоте (см. Банк спермы). Перед оплодотворением яйцеклетки сперматозоиды отделяют от семенной жидкости. Для этого проводят многократное центрифугирование спермы в культуральной среде.
При невозможности использования спермы мужа (по медицинским показаниям) или при отсутствии у пациентки полового партнёра, возможно использование спермы донора . Использование спермы донора производится при обязательном письменном согласии супруга и регламентируется приказом N67 Минздрава РФ . Согласно этому приказу сперма донора используется не ранее, чем через 6 месяцев хранения в замороженном состоянии с целью получения в этот период данных об отсутствии инфекционных заболеваний у донора спермы.
Оплодотворение in vitro
Интрацитоплазматическая инъекция сперматозоидов
Непосредственно ЭКО проводится врачами-эмбриологами в условиях эмбриологической лаборатории. Собственно оплодотворение проводят одним из двух способов: 1) инсеминация in vitro ; 2) интрацитоплазматическая инъекция сперматозоидов (ICSI, ИКСИ). При первом, более простом способе к яйцеклеткам , которые находятся в питательной среде, добавляют суспензию сперматозоидов . Сперматозоиды добавляют из расчета 100-200 тыс. на одну яйцеклетку. В течение 2-3 часов один из сперматозоидов проникает в яйцеклетку и тем самым оплодотворяет её. При втором способе (ИКСИ) сперматозоид вводят в яйцеклетку «вручную» с помощью микрохирургических инструментов. ИКСИ используют при очень плохом качестве спермы, когда оплодотворение не может быть получено даже в чашке.
После проникновения сперматозоида яйцеклетка считается эмбрионом . Вероятность успешного оплодотворения 60-70 % (см. Пронуклеусы). Эмбрионы содержат в искусственных условиях от 2 до 6 дней. Для этого используют так называемые СО 2 -инкубаторы - шкафы, в которых поддерживается температура 37 °C и содержание СО 2 в атмосфере 5-6 %. Эмбрионы (а до этого яйцеклетки) в инкубаторах непосредственно содержат в пластиковых чашках (чашки Петри , чашки Нунка, планшеты и пр.) с культуральной средой. В культуральную среду для эмбрионов входят основные физиологические ионы (Na + , K + , Ca 2+ , Mg 2+ , Cl - , CO 3 2- и т. д.), энергетические субстраты (глюкоза , пируват , лактат), аминокислоты , часто витамины и белки сыворотки крови . За время инкубации эмбрион человека практически не увеличивается в размере (первые 4 дня его размер 0,1 мм, на 5 день 0,15-0,2 мм), но количество клеток, его составляющих, возрастает многократно (1 день - 1 клетка; 2 день - 4 клетки; 3 день - 8 клеток; 4 день - от 10 до 20 клеток, 5 день - от 40 до 200 клеток).
Перенос эмбриона в матку
Дополнительные мероприятия при культивировании эмбрионов
В течение культивирования эмбрионов возможно осуществление дополнительных лабораторных мероприятий. Криоконсервация эмбрионов - жизнеспособные эмбрионы замораживают и хранят при температуре жидкого азота. В дальнейшем эмбрионы могут быть разморожены и осуществлен повторный перенос в матку для достижения беременности
По мнению врачей, зачатые в пробирке дети ничем не отличаются от остальных. Тем не менее есть мнение, что такие дети лучше учатся, но чаще болеют. Врачи считают, что это может быть связано с чрезмерной опекой желанного ребёнка.
Этические проблемы
Православная Церковь об ЭКО
В своем официальном документе «Основы социальной концепции » () Русская православная церковь рассматривает различные проблемы биоэтики , к которым относятся и вопросы преодоления бесплодия. К нравственно допустимым методам преодоления бесплодия отнесено «искусственное оплодотворение половыми клетками мужа, поскольку оно не нарушает целостности брачного союза, не отличается принципиальным образом от естественного зачатия и происходит в контексте супружеских отношений » .
Церковь даёт неодобрительную оценку тем вариантам экстракорпорального оплодотворения, при которых используются донорская сперма, донорские яйцеклетки или суррогатная мать: «Использование донорского материала подрывает основы семейных взаимосвязей, поскольку предполагает наличие у ребёнка, помимо „социальных“, ещё и так называемых биологических родителей. „Суррогатное материнство“, то есть вынашивание оплодотворённой яйцеклетки женщиной, которая после родов возвращает ребёнка „заказчикам“, противоестественно и морально недопустимо… » . Также Церковь выступает против тех вариантов ЭКО, при которых могут быть получены заведомо большее количество эмбрионов, чем это необходимо для переноса в матку : «Нравственно недопустимыми с православной точки зрения являются также все разновидности экстракорпорального (внетелесного) оплодотворения, предполагающие заготовление, консервацию и намеренное разрушение „избыточных“ эмбрионов. Именно на признании человеческого достоинства даже за эмбрионом основана моральная оценка аборта, осуждаемого Церковью » .
Также Церковь обращает внимание на то, что: «Употребление репродуктивных методов вне контекста благословенной Богом семьи становится формой богоборчества, осуществляемого под прикрытием защиты автономии человека и превратно понимаемой свободы личности » .
Православная Церковь считает технологию появления детей из пробирки «страшной и бесчеловечной»
Важные уточнения к Основам Социальной концепции РПЦ (по поводу искусственного оплодотворения)
Католическая Церковь об ЭКО
Католическая Церковь считает метод ЭКО неестественным и антиморальным, и потому полностью отвергает его во всех его аспектах. Католическая церковь учит, что «искусственное оплодотворение противоречит единству брачного союза, достоинству супругов, родительскому призванию и праву ребёнка быть зачатым и произведённым на свет в браке и в результате этого брака » .
Католическая церковь заявляет, что «данная практика открывает человечеству путь в такую пропасть, как эктогенез, пересадка человеческих эмбрионов животным, клонирование , эмбриональная биопсия, замена эмбрионального ядра ядром, взятым у взрослого человека, не говоря уже о так называемой „профилактической медицине“ » .
Католическая церковь приводит следующие аргументы против метода ЭКО.
Разобщение зачатия
Католическая Церковь считает, что метод ЭКО нарушает естественный процесс единства полового акта , служащего для рождения новой жизни. Происходит следующее разобщение единства зачатия: получение спермы и подмена полового акта техническим действием:
Это разобщение приводит к тому, что ребёнок больше не является даром, а становится вещью, добытой техническим способом. Это приводит к дальнейшей эволюции: «Ребёнок больше не получается естественным образом, но „изготавливается на заказ“ в мельчайших деталях». Таким образом, метод ЭКО сопровождается тем, что называют обычной евгеникой " .
Нарушение родственных связей
1) Право ребёнка:
Репродуктивные технология разрушают родственные связи и естественное развитие личности ребёнка: «Мы видим, что такое зачатие служит лишь удовлетворению желаний взрослых, отодвигая право ребёнка на второй план » .
Проблема эмбрионов
Католическая церковь поднимает вопрос о статусе (или природе) человеческих эмбрионов, которых она считает изначально человеком. Католическая церковь говорит, что «эмбрион изначально является человеком и относиться к нему следует так, „как если бы он был личностью“, с вытекающими из этого правами и достоинством человека. Эмбрион уже является человеком, а не становится им: с момента слияния гамет и вплоть до появления на свет (и далее) он представляет собой одно и то же человеческое существо, автономно и непрерывно развивающееся » .
- «Замороженные эмбрионы» могут быть:
Католическая церковь предлагает сделать выбор между двумя видами отношения к проблеме ЭКО:
«Безусловно технический прогресс достоин самого активного поощрения. Однако он не должен достигаться любой ценой. Опасность, которая проявляется всё в большей и большей степени, как раз и заключается в допустимости мысли о том, что человек уже сделался демиургом и может занять место, которое стало вакантным вследствие секуляризации, отринувшей всё трансцендентное. » ..
Иудаизм об ЭКО
- Необходимость выполнить заповедь «плодись и размножайся».
- Обязанность оказывать добро людям, в частности, облегчать страдания бесплодных пар.
- Спасение семьи, цельности которой угрожает бесплодие.
- Сомнение в установлении отцовства ребёнка, родившегося в результате технической процедуры.
- Сомнение в материнстве, если применяется чужая яйцеклетка.
- Сомнение в доверии к медицинскому персоналу, могущему подменить или перепутать семя.
- Оплодотворение донорской спермой может оказаться эквивалентным супружеской измене, если мать замужем. Если она не состоит в браке, роды приводят к проблеме разрушения понятия традиционной семьи.
- Ребёнок, родившийся от супружеской измены с партнёром-евреем, относится к категории мамзер , появление такого ребёнка, ограниченного в правах на брак, нежелательно.
Соответственно, следует разделять случаи:
- ЭКО из материалов супружеской пары и внутри её.
- ЭКО с применением донорской спермы. В этом случае имеет значение, замужем ли мать.
- ЭКО с чужой оплодотворённой яйцеклеткой
Во всех случаях по всем вопросам не существует твёрдо установившейся легальной практики. Некоторые авторитеты всецело запрещают ЭКО . Другие разрешают для пар, не могущих обычным способом выполнить заповедь . Существует согласие, что если и разрешить применение донорской спермы, то только от нееврея. И некоторые видные авторитеты дали согласие на это . В случае использование чужой оплодотворённой яйцеклетки большинство считает матерью, ту кто родила, а не донора яйцеклетки . Особенно непонятная ситуация возникает, когда донор яйцеклетки не еврейка, а рожает еврейка. Или наоборот. Некоторые запрещают , другие говорят, что материнство устанавливается по родам, а еврейство по донору яйцеклетки .
Буддизм об ЭКО
См. также
Литература по теме
- Экстракорпоральное ополодотворение и его новые направления в лечении женского и мужского бесплодия / Кулаков В.И., Леонов Б.В.. - М .: Медицинское информационное агентство, 2000. - 782 с. - 2000 экз. - ISBN 5-89-481-088-4
- Лечение женского и мужского бесплодия. Вспомогательные репродуктивные технологии / Кулаков В.И., Леонов Б.В., Кузмичев Л.И.. - М .: Медицинское информационное агентство, 2008. - 592 с. - 3000 экз.
Примечания
- Снежана Печерская Искусственные детки (рус.) . Частный Корреспондент (12 октября 2010 года). - Всё об экстракорпоральном оплодотворении в России. Архивировано из первоисточника 4 июня 2012. Проверено 17 октября 2010.
- Первые успешные эксперименты по оплодотворению яйцеклетки человека
- Monash IVF .
- Приказ N67 Минздрава РФ от 26 февраля 2003 года «О применении вспомогательных репродуктивных технологий (ВРТ) в терапии женского и мужского бесплодия» - http://www.ma-ma.ru/ru/library/law/17578.php - http://www.rahr.ru/zip/prikaz67.pdf
- Основы социальной концепции Русской Православной Церкви, глава 12, § 4 - http://www.patriarchia.ru/db/text/141422.html
- Православная церковь не принимает методы ЭКО, удостоенные Нобелевской премии // ИА Интерфакс, 05.10.2010 г.
- Церковь считает технологию появления детей из пробирки «страшной и бесчеловечной»
- Важные уточнения к Основам Социальной концепции РПЦ (по поводу искусственного оплодотворения) : Портал Богослов. Ru
- Энциклика Humanae vitae , II, 2
- Лексикон, Дискуссионные темы и неоднозначные термины в сфере семьи, жизни и этики, Папский совет по делам семьи, изд. Францисканцев, М., 2009, стр. 103, ISBN 978-5-892-08078-1
- Энциклика «Humanae vitae», 12
- Лексикон, Дискуссионные темы и неоднозначные термины в сфере семьи, жизни и этики, Папский совет по делам семьи, изд. Францисканцев, М., 2009, стр. 99, ISBN 978-5-89208-078-1
- Лексикон, Дискуссионные темы и неоднозначные термины в сфере семьи, жизни и этики, Папский совет по делам семьи, изд. Францисканцев, М., 2009, стр. 100, ISBN 978-5-89208-078-1
- Лексикон, Дискуссионные темы и неоднозначные термины в сфере семьи, жизни и этики, Папский совет по делам семьи, изд. Францисканцев, М., 2009, стр. стр. 100-101, ISBN 978-5-89208-078-1
- Лексикон, Дискуссионные темы и неоднозначные термины в сфере семьи, жизни и этики, Папский совет по делам семьи, изд. Францисканцев, М., 2009, стр. стр. 101, ISBN 978-5-89208-078-1
- Лексикон, Дискуссионные темы и неоднозначные термины в сфере семьи, жизни и этики, Папский совет по делам семьи, изд. Францисканцев, М., 2009, стр. стр. 102, ISBN 978-5-89208-078-1
- Энциклика «Humanae vitae», I, 4.
- Jewish Medical Ethics series (2 volumes). Editors: Rabbi Mordechai Halperin, MD, Prof. Shimon Glick, MD, and Rabbi David Fink, PhD. Volume 2, pages 162-171, by R.Mordechai Halperin.
- Rabbi E. Waldenberg, «In-Vitro Fertilization: A Medical-Halachic Discussion»,Assia 33 (1982), pp.5-13
- R. Ovadia Yosef, Unpublished responsa, Techumim 1, (1980), p.287
